L’antibiotico: quando prenderlo, per quanti giorni, gli effetti collaterali e la classificazione generale di questi medicinali che aiutano ad uccidere i batteri. Quando si prendono gli antibiotici, vuol dire che bisogna “uccidere” un’infezione particolare. Per tale motivo, bisogna stare molto attenti a non abusarne e a non sottovalutarli. È importante, ovviamente, farsi consigliare dal proprio medico di fiducia su quale antibiotico scegliere e in che misura assumerlo: evitare assolutamente il “fai da te”!
Antibiotico: Cos’è?
L’antibiotico è una sostanza in grado di uccidere i microrganismi. La maggior parte degli antibiotici è di origine naturale, ovvero è prodotta dai batteri per uccidere altri batteri; alcuni però sono di sintesi chimica e vengono definiti chemioterapici. Gli antibiotici sono del tutto inefficaci contro i virus e possono essere battericidi (uccidono le cellule batteriche) oppure batteriostatici (impediscono la replicazione dei batteri).
Il primo antibiotico della storia, la penicillina, fu scoperto casualmente dal dott. Alexander Fleming nel 1928, quando osservò che intorno ad una muffa non crescevano batteri; qualche anno dopo la penicillina (prodotta dalle muffe del genere Penicillium) fu prodotta in forma pura. La scoperta del primo antibiotico valse a Fleming il Nobel per la medicina e segnò una svolta importantissima nella medicina. (Vedi anche: infezione virale)
Antibiotico: Nomi
Gli antibiotici più comuni sono lo Zitromax (azitromicina), lo Zimox (amoxicillina), il Fluimucil antibiotico (tiamfenicolo), l’Augmentin ed il Clavulin (amoxicillina e acido clavulanico). Questi elencati sono tutti antibiotici utilizzati per curare infezioni delle vie respiratorie batteriche o di origine virale ma che necessitano di copertura come raffreddori, bronchiti, faringotonsilliti, sinusiti.
Antibiotico: Quando prenderlo?
Gli antibiotici devono essere prescritti dal medico in caso di infezione batterica. Non sono efficaci contro le infezioni virali, quindi non hanno effetto in caso ad esempio di influenza, bronchiti e raffreddori di origine virale; possono tuttavia essere prescritti come copertura in caso di malattie virali prolungate, per evitare che sovrainfezioni batteriche possano peggiorare la situazione clinica.
Le infezioni batteriche che richiedono l’assunzione di un antibiotico sono le più varie e possono essere lievi/moderate (faringite, bronchite, laringite, tonsillite, infezioni cutanee, congiuntivite) oppure gravi e richiedere anche l’ospedalizzazione (polmonite complicata, infezioni profonde, meningite, gastroenterite, sepsi).
Antibiotico: per quanti giorni prenderlo?
La terapia antibiotica può avere durata molto variabile a seconda del tipo di antibiotico, della via di somministrazione (orale, intramuscolare) e dell’infezione. Ogni antibiotico ha una emivita diversa, ovvero un diverso tempo di permanenza del principio attivo nei tessuti corporei, prima di essere eliminato. Alcuni antibiotici come l’azitromicina (Zitromax) hanno un’emivita molto lunga e quindi possono essere assunti una volta alla settimana ed in alcuni casi solamente per una volta; altri, come l’amoxicillina-clavulanato (Augmentin), solo di poche ore, quindi bisogna prenderli anche 3 o 4 volte al giorno per almeno 8-10 giorni consecutivi.
Un antibiotico ha effetto solo se nei tessuti raggiunge una concentrazione minima efficace, chiamata MIC. Al di sotto di questo valore, che decresce con il passare del tempo, l’antibiotico non ha più effetto; per questo motivo ogni tipologia di antibiotico ha una sua posologia, che va rispettata alla lettera per impedire la sopravvivenza dei batteri e la possibilità che i microrganismi diventino resistenti all’antibiotico.
Per lo stesso motivo, non bisogna mai smettere di assumere l’antibiotico prima dei giorni prescritti dal medico: alcuni antibiotici uccidono i batteri in modo tempo-dipendente, quindi devono restare in circolo per alcuni giorni per esplicare la loro attività battericida. Altri antibiotici invece uccidono i batteri in tempo dose-dipendente e quindi necessitano di somministrazioni particolarmente ben dosate.

Effetti collaterali
Il principale effetto collaterale tipico di quasi tutti gli antibiotici è la distruzione della flora commensale intestinale. La flora intestinale non solo aiuta a digerire alcune componenti dei cibi e produce vitamine essenziali, ma compete con eventuali batteri patogeni per le sostanze nutritive e per la colonizzazione, proteggendo dalle infezioni. L’assunzione di antibiotici causa quindi un dismicrobismo, ovvero un alterato rapporto tra flora residente e funzioni necessarie.
Un effetto collaterale tipico nelle donne è la candidosi vaginale, perchè i lattobacilli che mantengono il pH basso (impedendo alla Candida di sopravvivere) vengono uccisi. Si possono frequentemente verificare anche disturbi digestivi e diarrea, che possono essere controbilanciati dai fermenti lattici vivi da assumere lontano dagli antibiotici (vedi anche: cosa sono i probiotici). Alcuni antibiotici come gli aminoglicosidi in dose elevata possono essere tossici per l’orecchio interno e per i reni, quindi vanno attentamente dosati e somministrati solo per il tempo strettamente necessario.
Allergie ed ipersensibilità
Una controindicazione generale all’uso di un certo antibiotico è una reazione di ipersensibilità (allergia) verso un antibiotico della stessa classe: ad esempio se un soggetto è allergico alla penicillina, non dovrebbe assumere antibiotici simili come amoxicillina, ampicillina ecc. Esistono sempre adeguati sostituti cui è possibile ricorrere in caso di allergia.
In tutti gli altri casi le controindicazioni dipendono dal singolo paziente. In chi soffre di insufficienza renale, è controindicata l’assunzione di aminoglicosidi, colistina, vancomicina, ciprofloxacina e levofloxacina, che possono peggiorare la funzionalità dei reni; pazienti con problemi cardiaci non devono assumere claritromicina, ecc.
Antibiotici, sole ed alcol
Una relativa controindicazione riguarda l’esposizione al sole nel caso si stessero assumendo antibiotici come sulfamidici, tetracicline e fluorochinoloni, che possono provocare reazioni di fotosensibilizzazione (macchie rosse, bollicine, irritazioni cutanee) che tuttavia si risolvono spontaneamente. Il consiglio è di non esporsi al sole per 1-2 giorni dal termine della terapia.
Per quanto riguarda gli alcolici, le interazioni sono più serie: l’assunzione di alcol durante una terapia antibiotica può influenzare l’assorbimento, il metabolismo e l’attività dell’antibiotico e potrebbe persino renderlo inefficace, oppure potenziarne gli effetti tossici o aumentare gli effetti collaterali. Alcune interazioni possono causare effetti imprevedibili e anche piuttosto seri. Inoltre, a livello epatico gli antibiotici vengono metabolizzati dagli stessi enzimi che metabolizzano l’alcol e ciò può sovraccaricare il fegato, perchè due molecole entrano in competizione per lo stesso enzima. Specialmente nel caso si stessero assumendo sulfamidici e antiparassitari, è necessario non consumare bevande alcoliche fino al termine della terapia.
Gravidanza
Ed in gravidanza? Alcuni antibiotici possono avere un effetto sul feto e sono quindi vietati: sono sulfamidici, tetracicline, glicopeptidi, aminoglicosidi, claritromicina e fluorochinoloni. Possono invece essere somministrati beta-lattamici, aztreonam, fosfomicina e macrolidi (tranne la claritromicina).

Antibiotico: Classificazione
Esistono numerose classi di antibiotici. Possono essere suddivisi a seconda della loro origine, del meccanismo di azione (batteriostatico o battericida), dello spettro di azione (Gram positivi, Gram negativi, batteri anaerobi, protozoi) ed in base alla similitudine delle molecole. La parola antibiotici dovrebbe essere utilizzata solo per le molecole di origine batterica o fungina e per le molecole naturali che vengono migliorate chimicamente (antibiotici semi-sintetici); per le molecole di origine sintetica, la parola corretta è chemioterapici (anche se non vengono usati come anti-tumorali).
Per comprendere lo spettro di azione dei farmaci contro i microbi, bisogna conoscere la struttura dei batteri: i batteri Gram positivi hanno una parete composta da uno spesso strato di peptidoglicano, mentre i Gram negativi hanno un piccolo strato di peptidoglicano e, più esternamente, un’ulteriore membrana composta da lipopolisaccaride e proteine. In base alla diversità della membrana si colorano diversamente con la colorazione di Gram; da qui il nome Gram positivi (si colorano di viola) e Gram negativi (si colorano di rosa-rosso).
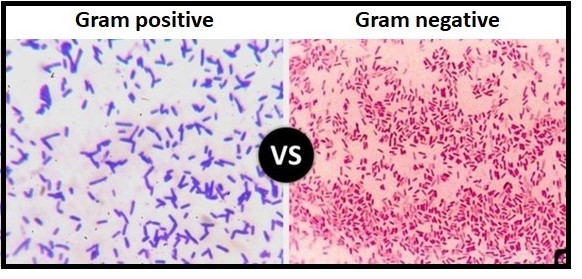
[boxinformativo title=”La classificazione in Gram+ o Gram- assume grande rilevanza nella decisione della terapia antibiotica, perché le caratteristiche della membrana possono impedire ad alcune classe di antibiotici di esplicare il loro effetto.”][/boxinformativo]
Un’altra suddivisione importante è quella tra antibiotici batteriostatici ed antibiotici battericidi. Gli antibiotici battericidi uccidono i microbi direttamente, quindi sono molto utili nei soggetti con sistema immunitario poco efficiente (neonati, malati cronici, trapiantati, immunodepressi). Gli antibiotici batteriostatici invece impediscono ai batteri di replicare e quindi per il sistema immunitario è più facile eliminarli: vanno somministrati a soggetti immunocompetenti che hanno la capacità di combattere l’infezione.
Antibiotici naturali e semi-sintetici
Gli antibiotici di origine naturale sono divisi in classi a seconda del meccanismo d’azione. Vediamo, in primis, cosa sono gli antibiotici naturali e semi-sintetici:
-
Beta-lattamici
I beta-lattamici sono gli antibiotici di uso più comune e sono tutti formati da un anello chiamato “beta-lattamico”. I beta-lattamici sono battericidi: uccidono i batteri impedendo la costruzione della loro parete cellulare. Sono utilizzati per il trattamento di polmoniti, faringiti, meningiti, endocarditi, sepsi, infezioni cutanee, addominali,  gastroenteriche ed ossee; sono quindi antibiotici ad ampio spettro, ovvero attivi su un alto numero di diversi microrganismi. Purtroppo, alcuni batteri sono diventati resistenti a questa classe di farmaci, sviluppando le cosiddette “beta-lattamasi” cioè enzimi che distruggono i beta-lattamici. Sono state però scoperte alcune molecole (chiamate inibitori delle beta-lattamasi) che inattivando questi enzimi, rendono nuovamente suscettibili i batteri ai beta-lattamici. I beta-lattamici sono:
gastroenteriche ed ossee; sono quindi antibiotici ad ampio spettro, ovvero attivi su un alto numero di diversi microrganismi. Purtroppo, alcuni batteri sono diventati resistenti a questa classe di farmaci, sviluppando le cosiddette “beta-lattamasi” cioè enzimi che distruggono i beta-lattamici. Sono state però scoperte alcune molecole (chiamate inibitori delle beta-lattamasi) che inattivando questi enzimi, rendono nuovamente suscettibili i batteri ai beta-lattamici. I beta-lattamici sono:
-
Penicilline
Attive contro la maggior parte dei batteri Gram positivi, ne esistono numerosissime. Le principali sono oxacillina, penicillina G, ampicillina, amoxicillina; le ultime sintetizzate (ticarcillina, piperacillina, azlocillina) hanno azione anche sui batteri Gram negativi, specialmente in associazione con inibitori delle beta-lattamasi (sulbactam, tazobactam, acido clavulanico).
-
Cefalosporine
Le cefalosporine sono farmaci ad ampio spettro suddivise in generazioni in base alla loro efficacia batterica. Le cefalosporine di 1° e 2° generazione (cefazolina, cefalexina, cefaclor, cefuroxima, cefoxitina) erano attive solo contro i Gram positivi; le nuove cefalosporine di 3° e 4° generazione (cefotaxime, ceftriaxone, cefixime, ceftazidime, cefepime) sono attive anche contro i Gram negativi. Sono utilizzate anche in associazione con inibitori delle beta-lattamasi (avibactam, relebactam, tazobactam).
-
Carbapenemi
Questi ultimi sono utilizzati solo in ambito ospedaliero, perché per alcuni microrganismi resistenti sono l’ultima possibilità di terapia. I più utilizzati sono imipenem, meropenem, ertapenem, doripenem, panipenem.
-
Glicopeptidi
Classe di antibiotici battericidi che blocca la sintesi della parete cellulare. Sono efficaci solo contro i batteri Gram positivi (hanno alto peso molecolare e non possono attraversare la membrana dei Gram negativi) e si utilizzano soprattutto contro i batteri multiresistenti come lo Staphylococcus aureus a resistenza intermedia (VISA). L’utilizzo è solamente ospedaliero. I glicopeptidi sono tre: vancomicina, teicoplanina, bleomicina.
-
Rifamicine
Uccidono i batteri bloccando la sintesi di mRNA ed impedendo quindi la produzione di proteine. Sono battericidi ed utilizzati specialmente in ospedale; i principali sono rifampicina, rifabutina, rifapentina. Sono antibiotici attivi contro i micobatteri (sia tubercolari che atipici), le infezioni profonde ad esempio delle protesi valvolari, gli agenti della meningite e le polmoniti da H. influenzae.
-
Aminoglicosidi
Sono potenti battericidi che agiscono bloccando la sintesi proteica. Hanno ampio spettro di azione (sono attivi contro Gram positivi e negativi, micobatteri) e alcuni esempi sono streptomicina, gentamicina, tobramicina, neomicina, amikacina, kanamicina, netilmicina. Spesso si utilizzano in sinergia con altri antibiotici, specialmente nel trattamento di S. aureus.
-
Tetracicline
Anche le tetracicline agiscono bloccando la sintesi delle proteine batteriche, ma hanno azione batteriostatica e non battericida; sono ad ampio spettro (uccidono Gram positivi e negativi, spirochete, alcune specie di protozoi). Le più utilizzate sono tetraciclina (capostipite della classe), doxiclicina, limeciclina, minociclina, clortetraciclina.
-
Macrolidi
Sono batteriostatici ed agiscono bloccando la sintesi delle proteine e sono ad ampio spettro (attivi contro Gram positivi e gram negativi, batteri intracellulari come Chlamydia e Micoplasma). I più usati sono eritromicina, azitromicina, spiromicina, claritromicina, roxitromicina.
-
Lincosamidi
Molto simili ai macrolidi, hanno azione batteriostatica e sono attivi soprattutto contro i batteri Gram positivi. Ad oggi si utilizzano la clindamicina e la lincomicina.
-
Polimixine
Antibiotici battericidi attivi contro i Gram negativi, nei quali distruggono la membrana esterna. La colistina (polimixina E) è la polimixina più usata: altamente nefrotossica, è uno dei farmaci di ultima speranza in caso di infezioni da batteri multiresistenti e si utilizza solo in ospedale o a domicilio come aerosol.
-
Cloramfenicolo
Singolo antibiotico ad azione batteriostatica, inibitore della sintesi proteica, ha ampio spettro di azione (Gram negativi, Gram positivi, batteri anaerobi ed intracellulari).
-
Metronidazolo
Antibiotico battericida molto efficace su batteri anaerobi e protozoi; non ha effetto sui batteri aerobi, perchè l’ossigeno inattiva la molecola.
-
Fluorochinoloni
Sono di origine sintetica (chemioterapici), hanno ampio spettro di azione e hanno azione battericida, impedendo la replicazione del DNA. Ne esistono diversi: il più vecchio cioè di 1° generazione, l’acido nalidixico, non viene più utilizzato, mentre si utilizzano ancora i fluorochinoloni di 2° generazione (norfloxacina, lomefloxacina, ofloxacina, ciprofloxacina) anche se i più diffusi ed attivi sono quelli di 3° generazione cioè levofloxacina, mixifloxacina, sparfloxacina.
-
Sulfamidici
Antibiotici ad azione batteriostatica di origine sintetica, sono molto attivi contro batteri Gram positivi come gli streptococchi, sui quali agiscono bloccando la sintesi dell’acido folico che è essenziale per la replicazione del DNA. Ad oggi gli unici sulfamidico usati sonoil succinilsulfatiazolo (raramente usato), la sulfadiazina (terapia della febbre reumatica e della toxoplasmosi) ed il sulfametossazolo in combinazione con il trimetoprim (cotrimossazolo o Bactrim).
-
Ossazolidinoni
Antibiotici di origine sintetica attivi contro i micobatteri e S. aureus resistente alla vancomicina (VRSA) ed alla meticillina (MRSA). Il primo sviluppato è la cicloserina, ora quasi del tutto abbandonata per la sua tossicità; il linezolid è invece molto usato contro batteri multiresistenti e presenta un ottimo profilo di sicurezza.
Resistenza agli antibiotici
I batteri sono microrganismi che, come l’uomo, si sono evoluti nel corso del tempo e continuano ancora oggi nel loro processo evolutivo, acquisendo nuove abilità come quella di resistere agli antibiotici. La resistenza agli antibiotici è un meccanismo antico: non bisogna infatti dimenticare che originariamente gli antibiotici erano prodotti da funghi e batteri per uccidere altri microrganismi concorrenti, e che è stato l’uomo a scoprire questa proprietà e sfruttare queste sostanze allo scopo di debellare le infezioni.
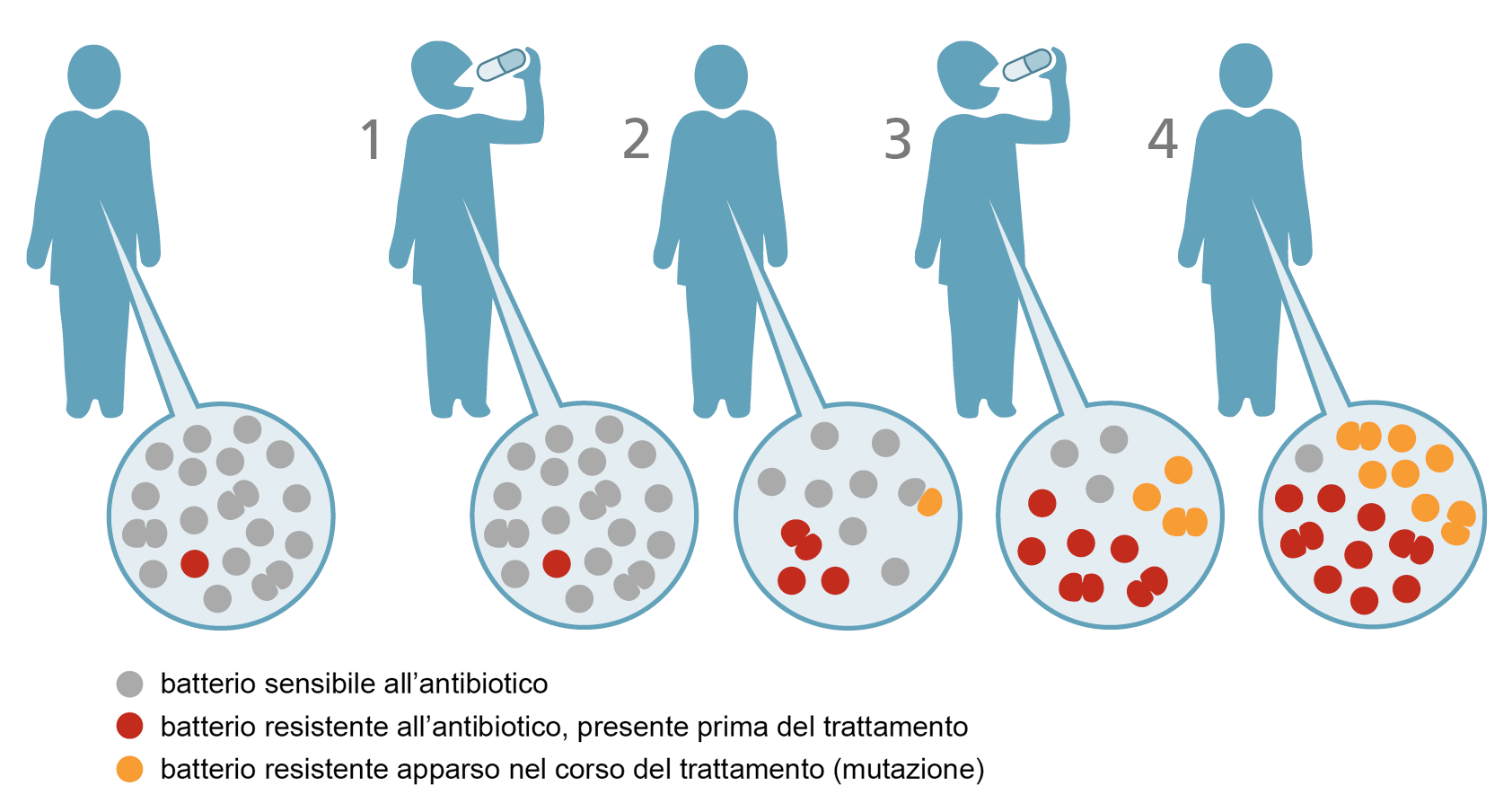
Gli antibiotici possono presentare una resistenza naturale o acquisita agli antibiotici. La resistenza naturale dipende dalle caratteristiche del singolo microbo: ad esempio i Gram negativi sono intrinsecamente resistenti ai glicopeptidi perché la loro parete è molto spessa, mentre la Chlamydia ed il Micoplasma sono indifferenti ai beta-lattamici perché non hanno una parete cellulare.
Le resistenze acquisite invece riguardano la comparsa di resistenze in batteri che normalmente sarebbero sensibili ad un certo antibiotico. La resistenza può comparire spontaneamente, per mutazione del DNA in seguito a terapia antibiotica che ha selezionato un ceppo resistente, oppure può essere acquisita da altri batteri che trasmettono plasmidi di resistenza (sequenze di DNA che codificano per un fattore di resistenza all’antibiotico). Esistono numerosi meccanismi di resistenza e, attualmente, la comparsa di batteri multiresistenti sta ponendo un serio problema di sanità pubblica.
[boxinformativo title=”L’uso indiscriminato di antibiotici sta causando pericolosi fenomeni di resistenza batterica in tutto il mondo.”][/boxinformativo]