L’emolisi è il processo di distruzione dei globuli rossi. La vita media di un globulo rosso è 120 giorni; al termine, esso viene sequestrato dal sistema reticolo-endoteliale (milza ed, in maniera minore, midollo osseo e fegato) e viene distrutto dai macrofagi. Il ricambio di eritrociti è continuo, per garantire una popolazione di globuli rossi sempre rinnovata.
Ogni giorno, l’1-2% degli eritrociti va incontro a fisiologica emolisi. Oltre queste percentuali l’emolisi diventa patologica. Una emolisi non fisiologica porta ad una condizione di anemia (detta anemia emolitica) che può andare da lieve a molto grave. A seconda del sito dove avviene, l’emolisi può essere intravascolare o extravascolare.

Tabella dei contenuti
ToggleEmolisi extravascolare
Se l’emolisi avviene all’interno della milza, viene detta extravascolare. La milza ha il compito di rimuovere dal circolo gli eritrociti invecchiati e di distruggerli, un processo fisiologico di ricambio dei globuli rossi; tuttavia gli eritrociti possono essere sequestrati ed eliminati anche prima del tempo, ad esempio se presentano alterazioni della superficie o delle proteine che li compongono (emoglobina).
Quindi, l’emolisi extravascolare non è sempre fisiologica. In malattie come l’anemia falciforme, la sferocitosi ereditaria e la beta-talassemia i globuli rossi si presentano malformati a causa di un difetto dell’emoglobina: di conseguenza la milza li riconosce come anomali e li rimuove dal circolo, aumentando di volume e causando forme di anemia emolitica.
Emolisi intravascolare
L’emolisi viene chiamata intravascolare quando avviene all’interno dei vasi sanguigni. L’emolisi intravascolare è sempre patologica e può avere diverse cause; può essere acuta, cronica o episodica.
Cause chimiche
Alcuni fenomeni chimici possono causare la lisi dei globuli rossi all’interno dei vasi: è il caso del veleno di alcuni insetti e serpenti, di tossine batteriche o fungine, di alcuni farmaci. Un’altra causa chimica di emolisi è la differenza di pressione osmotica: se il sangue viene messo a contatto con sostanze ipertoniche o ipotoniche, la differenza di pressione osmotica può far esplodere il globulo rosso (nel caso di soluzioni ipotoniche) o farlo collassare (nel caso di soluzioni ipotoniche). Per questo motivo in circolo vengono sempre iniettate soluzioni isotoniche, ovvero alla stessa pressione osmotica del sangue.
Un’emolisi definita chimica è anche quella dovuta a trasfusione errata. I globuli rossi sulla loro superficie presentano molecole dette antigeni, che li classificano secondo il cosiddetto sistema A-B-0-Rh, per cui chi non ha antigeni (tipo 0 Rh negativo) può ricevere solo dal tipo 0, mentre chi ha tutti gli antigeni (tipo AB Rh positivo) può ricevere da chiunque. Se invece, ad esempio, un soggetto di tipo A riceve il sangue da un donatore B, l’organismo non riconoscerà l’antigene B ed attaccherà i globuli rossi trasfusi, distruggendoli e causando emolisi.
Un altro tipo di emolisi chimica è quella da stress ossidativo, tipica dei malati di favismo. Chi soffre di favismo è carente di un enzima chiamato glucosio-6-fosfato-deidrogenasi (G6PD) che permette ai globuli rossi di resistere alle sostanze ossidanti; i soggetti affetti da carenza di G6PD devono evitare i cibi ricchi di ossidanti (come le fave, da cui favismo) perché i globuli rossi vengono danneggiati dagli agenti ossidanti e di conseguenza massivamente sequestrati e distrutti nella milza, determinando anemia.
Cause fisiche
I globuli rossi sono sensibili alla temperatura. Rapide variazioni di temperatura (differenze di 10°C), temperature inferiori a quelle di congelamento e temperature superiori a 42-43°C possono causare emolisi termica. Per questo motivo prima di essere trasfuso il sangue viene scaldato lentamente per evitare shock termico. Estese ustioni possono causare emolisi e disidratazione.
Cause meccaniche
Tra le cause fisiche di emolisi c’è anche l’eccessiva sollecitazione meccanica: mentre i globuli rossi per merito della loro conformazione a disco sono in grado di resistere alla compressione, sono molto sensibili alla trazione, ovvero agli sforzi tangenziali alla loro membrana che possono portarli alla lisi; la rottura tuttavia dipende non solo dallo sforzo, ma anche dal tempo per il quale viene esercitato. Per evitare l’emolisi da trazione, durante la circolazione extracorporea e la dialisi si usano pompe particolari che evitano di esercitare pressioni eccessive.
Una emolisi meccanica può anche essere provocata da protesi valvolari cardiache difettose, severa stenosi aortica, malformazioni venose, poliarterite, ipertensione, rigetto di trapianto.

Emolisi e anemia emolitica
La vita media di un globulo rosso è di 120 giorni. Se essi vengono distrutti prima del tempo ed i precursori midollari non riescono a compensare la ridotta sopravvivenza degli eritrociti, si instaura una condizione di anemia non compensata, definita emolitica perché causata dall’emolisi dei globuli rossi. Se invece il midollo è in grado di compensare aumentando la produzione, si parla di anemia emolitica compensata.
La causa dell’anemia emolitica è detta intrinseca se è dovuta a difetti interni al globulo rosso (anemia falciforme), mentre è estrinseca se è causata da una forma esterna all’eritrocita.
Cause estrinseche
Le cause di emolisi estrinseca sono ad esempio iperattività del sistema reticolo-endoteliale (ipersplenismo) che distrugge massivamente i globuli rossi; anomalie immunologiche (anemia emolitica autoimmune, porpora trombocitopenia), lesioni meccaniche (anemia emolitica traumatica), farmaci (dapsone, chinino, chinidina, penicilline, metildopa, tioclopina), tossine (rame, piombo), infezioni, malattie neoplastiche.
Le anemie emolitiche autoimmuni possono essere dovute ad incompatibilità materno-fetale per immunizzazione Rh (nelle seconde gravidanze da madre Rh negativa e feto Rh positivo, si verifica immunizzazione materna contro il fattore Rh, che si manifesta con la malattia emolitica materno-fetale); oppure da presenza di autoanticorpi “caldi” o “freddi”.
Alcuni agenti infettivi sono in grado di provocare anemia emolitica agendo direttamente sulla superficie del globulo rosso. Tra i batteri, i parassiti ed i virus responsabili ci sono il Clostridium perfringens, streptococchi beta emolitici ed alfa emolitici, meningococco, Plasmodium malariae, Bartonella spp, virus di Epstein-Barr, Mycoplasma spp, rickettsiosi. Particolarmente grave è l’anemia emolitica causata dal plasmodio della malaria, il quale infetta i globuli rossi e periodicamente (ogni 48-72h a seconda della specie di plasmodio) fuoriesce dagli eritrociti causandone la lisi.

La capacità di causare emolisi delle emazie è anche utilizzata per classificare gli streptococchi. Su agar sangue (terreno di coltura per semina di batteri gli streptococchi in base alla capacità di lisare gli eritrociti possono essere divisi in:
- Streptococchi alfa-emolitici (gruppi F, G, K, M): l’alfa emolisi è chiamata anche alone di viridanza, ha colore verde.
- Streptococchi beta-emolitici (gruppi A, B, C): intorno alle colonie è presente una zona di trasparenza nota come beta emolisi.
- Streptococchi gamma-emolitici (gruppo D): non causano emolisi.

Cause intrinseche
Emolisi sintomi
I sintomi dell’emolisi dipendono da dove essa avviene. Se è di tipo extravascolare, ovvero la milza ed il fegato sequestrano i globuli rossi dal circolo e li distruggono, essi si presentano ingrossati (epatosplenomegalia), un segno clinico di iperattività di questi organi. Nell’emolisi intravascolare invece l’epatosplenomegalia può non essere presente.
I sintomi sono tipici dell’anemia:
- pallore
- stanchezza
- vertigini
- ipotensione
- ittero (in casi gravi; colore giallastro della sclera dell’occhio e della cute per emoglobinemia)
Le crisi emolitiche (emolisi acuta e massiva che si verifica in un breve arco di tempo) sono rare e comprendono stato di shock, dolore addominale ed urine rossastre.
Emolisi diagnosi
La diagnosi di emolisi ed anemia emolitica passa attraverso la valutazione obiettiva del paziente e dei sintomi presentati. Possono aiutare gli esami di laboratorio, tra cui lo striscio di sangue periferico, le analisi del sangue (emocromo) per valutare reticolociti, bilirubina indiretta, lattato deidrogenasi e ferro: nell’anemia emolitica tutti questi valori sono aumentati e quindi vengono anche detti indici di emolisi. In un paziente che presenza carenza di ferro e reticolocitosi (eccessiva presenza di globuli rossi immaturi) va sempre sospettata la presenza di emolisi.
La degradazione, in circolo o negli organi del sistema reticolo-endoteliale, degli eritrociti comporta la presenza di emoglobina libera in circolo. Si parla di emoglobinemia quando l’emoglobina libera supera la capacità di legame delle proteine plasmatiche (aptoglobina). In presenza di emolisi i livelli di aptoglobina non legata saranno bassi. Inoltre se c’è un eccesso di emoglobina libera nel sangue, i tubuli renali la riassorbono fino ad un certo limite, superato il quale l’emoglobina sarà escreta nelle urine (emoglobinuria).

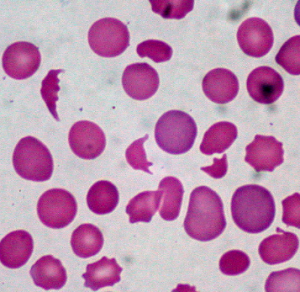
Lo striscio di sangue periferico può mostrare microsferociti in caso di emolisi extravascolare; nel caso di emolisi intravascolare invece lo striscio mostra schistociti (globuli rossi di forma anomala) oppure frammenti di eritrociti.
Una volta diagnosticata l’anemia emolitica, il medico dovrà stabilire la causa dell’emolisi, attraverso esami come l’elettroforesi quantitativa dell’emoglobina, la citofluorimetria a flusso, test degli enzimi eritrocitari, presenza di agglutinine a freddo, test di fragilità osmotica ed il test di Coombs. Questi esami restringono il campo delle cause possibili. Vanno assolutamente considerati anche fattori di rischio come posizione geografia, genetica, presenza di patologie di base, presenza di epatosplenomegalia.
Trattamento emolisi
Per risolvere l’emolisi è necessario bloccare la causa della distruzione dei globuli rossi. Se l’emolisi è provocata da un farmaco, bisogna interromperne l’assunzione. Può dare beneficio l’assunzione di immunosoppressori (corticosteroidi) e di immunoglobuline.
La trasfusione di sangue è il trattamento migliore in urgenza ed emergenza, ma i globuli rossi del donatore possono essere distrutti dalla stessa causa che ha provocato l’anemia emolitica, ed a lungo termine le trasfusioni causano accumulo di ferro. In caso di ipersplenismo (eccessiva attività della milza) la rimozione della milza può essere una soluzione, ma presenza diversi effetti secondari.
- Vedi anche: Emoglobina Glicata